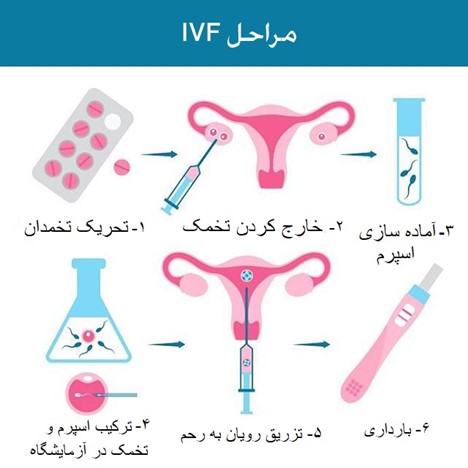
آی وی اف چگونه انجام میشود
لقاح آزمایشگاهی (IVF) مجموعه پیچیده ای از روش ها است که برای کمک به باروری یا جلوگیری از مشکلات ژنتیکی و کمک به بچه دار شدن استفاده می شود.
در طی IVF، تخمکهای بالغ از تخمدانها جمعآوری (بازیابی) شده و توسط اسپرم در آزمایشگاه بارور میشوند. سپس تخمک بارور شده (جنین) به رحم منتقل می شود. یک چرخه کامل IVF حدود سه هفته طول می کشد. گاهی اوقات این مراحل به بخشهای مختلفی تقسیم میشوند و فرآیند ممکن است طولانیتر شود.
IVF موثرترین روش کمک باروری است. این روش را می توان با استفاده از تخمک و اسپرم خود زوج انجام داد. یا IVF ممکن است شامل تخمک، اسپرم یا جنین از یک اهدا کننده شناخته شده یا ناشناس باشد. در برخی موارد، ممکن است از یک حامل حاملگی – فردی که یک جنین در رحم کاشته شده است – استفاده شود.
شانس شما برای داشتن یک نوزاد سالم با استفاده از IVF به عوامل زیادی مانند سن شما و علت ناباروری بستگی دارد. علاوه بر این، IVF می تواند زمان بر، پرهزینه و تهاجمی باشد. اگر بیش از یک جنین به رحم منتقل شود، IVF می تواند منجر به بارداری با بیش از یک جنین (قند حاملگی) شود.
پزشک می تواند به شما در درک نحوه عملکرد IVF، خطرات بالقوه و اینکه آیا این روش درمان ناباروری برای شما مناسب است کمک کند.
چرا IVF انجام میگیرد
لقاح آزمایشگاهی (IVF) درمانی برای ناباروری یا مشکلات ژنتیکی است. ممکن است شما و همسرتان بتوانید گزینه های درمانی کم تهاجمی را قبل از اقدام به IVF امتحان کنید، از جمله داروهای باروری برای افزایش تولید تخمک یا تلقیح داخل رحمی – روشی که در آن اسپرم مستقیماً در نزدیکی رحم قرار می گیرد.
گاهی اوقات، IVF به عنوان یک درمان اولیه برای ناباروری در زنان بالای 40 سال ارائه می شود. همچنین در صورت داشتن شرایط سلامت خاصی می توان IVF را انجام داد. برای مثال، IVF ممکن است یک گزینه باشد اگر شما یا شریک زندگیتان موارد زیر را داشته باشید:
- آسیب یا انسداد لوله فالوپ :آسیب یا انسداد لوله فالوپ، بارور شدن تخمک یا رفتن جنین به رحم را دشوار می کند.
- اختلالات تخمک گذاری :اگر تخمک گذاری نادر باشد یا وجود نداشته باشد، تخمک کمتری برای لقاح در دسترس است.
- اندومتریوز: آندومتریوز زمانی اتفاق میافتد که بافتی شبیه به پوشش داخلی رحم کاشته میشود و در خارج از رحم رشد میکند – اغلب بر عملکرد تخمدانها، رحم و لولههای فالوپ تأثیر میگذارد.
- فیبروئید رحم: فیبروم ها تومورهای خوش خیم رحم هستند. آنها در زنان 30 و 40 ساله شایع هستند. فیبروم ها می توانند در کاشت تخمک بارور شده اختلال ایجاد کنند.
- عقیم سازی یا برداشتن لوله قبلی: بستن لوله ها نوعی عقیم سازی است که در آن لوله های فالوپ بریده یا مسدود می شوند تا به طور دائم از بارداری جلوگیری شود. اگر می خواهید بعد از بستن لوله ها باردار شوید، IVF ممکن است جایگزینی برای جراحی برگشت بستن لوله ها باشد.
- اختلال در تولید یا عملکرد اسپرم: غلظت کمتر از حد متوسط اسپرم، حرکت ضعیف اسپرم (تحرک ضعیف) یا ناهنجاری در اندازه و شکل اسپرم می تواند بارور کردن تخمک را برای اسپرم دشوار کند. اگر ناهنجاریهای مایع منی پیدا شد، ممکن است نیاز به مراجعه به متخصص ناباروری برای بررسی وجود مشکلات قابل اصلاح یا نگرانیهای اساسی سلامتی باشد.
- یک اختلال ژنتیکی: اگر شما یا همسرتان در معرض خطر انتقال یک اختلال ژنتیکی به فرزندتان هستید، ممکن است کاندیدای آزمایش ژنتیک قبل از لانه گزینی باشید – روشی که شامل IVF می شود. پس از برداشت و بارور شدن تخمک ها، از نظر مشکلات ژنتیکی خاص غربالگری میشوند، اگرچه همه مشکلات ژنتیکی را نمیتوان یافت. جنین هایی که مشکلات مشخصی ندارند می توانند به رحم منتقل شوند.
- حفظ باروری برای سرطان یا سایر شرایط بهداشتی: اگر در شرف شروع درمان سرطان – مانند پرتودرمانی یا شیمی درمانی – هستید که می تواند به باروری شما آسیب برساند، IVF برای حفظ باروری ممکن است یک گزینه باشد. زنان میتوانند تخمکهایی را از تخمدانهایشان برداشت کرده و در حالت بارور نشده فریز کنند تا بعداً استفاده کنند. یا می توان تخمک ها را به عنوان جنین برای استفاده در آینده بارور و منجمد کرد.
زنانی که رحم عملکردی ندارند یا بارداری برای آنها خطر جدی برای سلامتی دارد، ممکن است IVF را با استفاده از فرد دیگری برای حمل بارداری (ناقل حاملگی) انتخاب کنند. در این حالت، تخمک های زن با اسپرم بارور می شوند، اما جنین های حاصل در رحم فرد دیگری قرار می گیرند.
خطرات و عوارض IVF عبارتند از:
- چندقلو زایی ؛ اگر بیش از یک جنین به رحم شما منتقل شود، IVF خطر چند قلوزایی را افزایش می دهد. بارداری با چند جنین نسبت به بارداری با یک جنین خطر زایمان زودرس و وزن کم هنگام تولد را افزایش می دهد.
- زایمان زودرس و وزن کم هنگام تولد؛ تحقیقات نشان می دهد که IVF اندکی خطر تولد نوزاد زودهنگام یا با وزن کم را افزایش می دهد.
- سندرم تحریک بیش از حد تخمدان؛ استفاده از داروهای باروری تزریقی، مانند گنادوتروپین جفتی انسانی (HCG)، برای تحریک تخمک گذاری می تواند باعث سندرم تحریک بیش از حد تخمدان شود، که در آن تخمدان های شما متورم و دردناک می شوند.
- علائم معمولا یک هفته طول می کشد و شامل درد خفیف شکم، نفخ، حالت تهوع، استفراغ و اسهال است. با این حال، اگر باردار شوید، علائم شما ممکن است چند هفته طول بکشد. به ندرت، ممکن است شکل شدیدتری از سندرم تحریک بیش از حد تخمدان ایجاد شود که همچنین می تواند باعث افزایش سریع وزن و تنگی نفس شود.
- سقط جنین؛ میزان سقط جنین برای زنانی که با استفاده از IVF تازه باردار می شوند مشابه زنانی است که به طور طبیعی باردار می شوند – حدود 15٪ تا 25٪ – اما این میزان با افزایش سن مادر افزایش می یابد.
- عوارض روش بازیابی تخمک ؛ استفاده از سوزن آسپیراسیون برای جمع آوری تخمک ها ممکن است باعث خونریزی، عفونت یا آسیب به روده، مثانه یا رگ خونی شود. همچنین در صورت استفاده با آرامبخشی و بیهوشی عمومی، خطراتی نیز وجود دارد.
- حاملگی خارج رحمی؛ حدود 2 تا 5 درصد از زنانی که از IVF استفاده می کنند، حاملگی خارج از رحم خواهند داشت – زمانی که تخمک بارور شده در خارج از رحم، معمولاً در لوله فالوپ، کاشته می شود. تخمک بارور شده نمی تواند خارج از رحم زنده بماند و هیچ راهی برای ادامه بارداری وجود ندارد.
- نقائص هنگام تولد؛ سن مادر مهمترین عامل خطر در ایجاد نقایص مادرزادی است، صرف نظر از اینکه کودک با چه روشی باردار شده است. تحقیقات بیشتری برای تعیین اینکه آیا نوزادانی که با استفاده از IVF باردار می شوند ممکن است در معرض افزایش خطر نقص های مادرزادی خاص باشند، مورد نیاز است.
- سرطان؛ اگرچه برخی از مطالعات اولیه نشان می دهد که ممکن است بین داروهای خاصی که برای تحریک رشد تخمک استفاده می شود و ایجاد نوع خاصی از تومور تخمدان ارتباطی وجود داشته باشد، مطالعات جدیدتر این یافته ها را تایید نمی کند. به نظر نمی رسد پس از IVF خطر ابتلا به سرطان سینه، آندومتر، دهانه رحم یا تخمدان افزایش قابل توجهی داشته باشد.
- فشار؛ استفاده از IVF می تواند از نظر مالی، جسمی و احساسی بار زیادی بر دوش زوجین داشته باشد. حمایت مشاوران، خانواده و دوستان می تواند به زوجین در فراز و نشیب های درمان ناباروری کمک کند.
غربالگری های پیش از آی وی اف(IVF)
میزان موفقیت یک کلینیک به عوامل زیادی بستگی دارد. اینها شامل سن بیماران و مسائل پزشکی و همچنین جمعیت درمان کلینیک و رویکردهای درمانی است.
قبل از شروع چرخه IVF با استفاده از تخمک و اسپرم خود، شما و همسرتان احتمالاً به غربالگری های مختلفی نیاز خواهید داشت، از جمله:
آزمایش ذخیره تخمدان. برای تعیین کمیت و کیفیت تخمک های شما، پزشک ممکن است غلظت هورمون محرک فولیکول (FSH)، استرادیول (استروژن) و هورمون آنتی مولرین را در خون شما در چند روز اول چرخه قاعدگی آزمایش کند. نتایج آزمایش، که اغلب همراه با سونوگرافی از تخمدانهای شما استفاده میشود، میتواند به پیشبینی پاسخ تخمدانها به داروهای باروری کمک کند.
تجزیه و تحلیل مایع منی. اگر به عنوان بخشی از ارزیابی اولیه باروری شما انجام نشود، پزشک کمی قبل از شروع چرخه درمان IVF تجزیه و تحلیل مایع منی را انجام می دهد.
غربالگری بیماری های عفونی شما و همسرتان هر دو برای بیماری های عفونی از جمله HIV غربالگری می شوید.
معاینه رحم. پزشک قبل از شروع IVF، پوشش داخلی رحم را بررسی خواهد کرد. این ممکن است شامل یک سونو هیستروگرافی – که در آن مایع از طریق دهانه رحم به رحم شما تزریق می شود – و یک سونوگرافی برای ایجاد تصاویری از حفره رحم شما باشد. یا ممکن است شامل یک هیستروسکوپی باشد – که در آن یک تلسکوپ نازک، منعطف و روشن (هیستروسکوپ) از طریق واژن و دهانه رحم به داخل رحم شما وارد می شود.
گاهی اوقات به یکی از دلایل زیر لازم است چرخه های IVF قبل از بازیابی تخمک لغو شوند:
- تعداد ناکافی فولیکول در حال رشد است
- تخمک گذاری زودرس
- رشد بیش از حد فولیکول ها، که خطر سندرم تحریک بیش از حد تخمدان را ایجاد می کند
- سایر مسائل پزشکی
- اگر چرخه شما لغو شود، پزشک ممکن است تغییر داروها یا دوز آنها را برای بهبود پاسخ بهتر در چرخه های IVF در آینده توصیه کند. یا ممکن است به شما توصیه شود که به اهدا کننده تخمک نیاز دارید.
بازیابی تخمک
34 تا 36 ساعت پس از تزریق نهایی و قبل از تخمک گذاری می توان تخمک را در مطب پزشک یا کلینیک انجام داد.
(بازیابی تخمک روشی برای برداشت تخمک از تخمدان می باشد)
در طول بازیابی تخمک، به شما مسکن داده می شود و داروی ضد درد تجویز می شود.
آسپیراسیون سونوگرافی ترانس واژینال روش معمول بازیابی است. یک پروب سونوگرافی برای شناسایی فولیکول ها در واژن شما قرار می گیرد. سپس یک سوزن نازک به راهنمای اولتراسوند وارد می شود تا از واژن عبور کند و به فولیکول ها برای بازیابی تخمک ها وارد شود.
اگر تخمدان های شما از طریق سونوگرافی ترانس واژینال قابل دسترسی نیستند، ممکن است از سونوگرافی شکمی برای هدایت سوزن استفاده شود.
تخمک ها از طریق یک سوزن متصل به دستگاه مکنده از فولیکول ها خارج می شوند. چندین تخمک را می توان در حدود 20 دقیقه جدا کرد.
پس از بازیابی تخمک، ممکن است گرفتگی و احساس سیری یا فشار را تجربه کنید.
تخمکهای بالغ در یک مایع مغذی (محیط کشت) قرار می گیرند و انکوبه می شوند. تخمک هایی که سالم و بالغ به نظر می رسند با اسپرم مخلوط می شوند تا جنین ایجاد کنند. با این حال، ممکن است همه تخمک ها با موفقیت بارور نشوند.
بازیابی اسپرم
اگر از اسپرم شریک زندگی خود استفاده می کنید، باید یک نمونه مایع منی در مطب یا کلینیک پزشک در صبح روز برداشت تخمک ارائه شود. به طور معمول، نمونه منی از طریق خودارضایی جمع آوری می شود. روشهای دیگری مانند آسپیراسیون بیضه – استفاده از سوزن یا روش جراحی برای استخراج مستقیم اسپرم از بیضه – گاهی اوقات مورد نیاز است. همچنین می توان از اسپرم اهدایی استفاده کرد. اسپرم از مایع منی در آزمایشگاه جدا می شود.
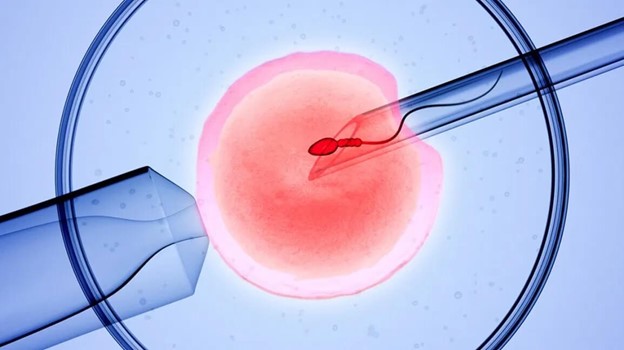
لقاح
لقاح را می توان با استفاده از دو روش رایج انجام داد:
تلقیح معمولی در طی تلقیح معمولی، اسپرم سالم و تخمک های بالغ مخلوط شده و یک شبه انکوبه می شوند.
تزریق داخل سیتوپلاسمی اسپرم (ICSI). در ICSI، یک اسپرم سالم به طور مستقیم به هر تخمک بالغ تزریق می شود. ICSI اغلب زمانی استفاده می شود که کیفیت یا تعداد مایع منی مشکل ساز باشد یا اگر تلاش برای لقاح در دوره های قبلی IVF شکست خورده باشد.
هچینگ کمکی یا (Assisted hatching.). حدود پنج تا شش روز پس از لقاح، یک جنین از غشای اطراف خود (zona pellucida) بیرون میآید و به آن اجازه میدهد تا در پوشش داخلی رحم لانه گزینی کند. اگر شما یک زن مسن هستید، یا اگر چندین بار تلاشهای IVF ناموفق داشتهاید، ممکن است پزشک هچینگ کمکی را توصیه کند – تکنیکی که در آن یک سوراخ در زونا شفاف درست قبل از انتقال برای کمک به بیرون آمدن و لانهگزینی جنین ایجاد میشود. هچینگ کمکی برای تخمکها یا جنینهایی که قبلاً منجمد شدهاند نیز مفید است زیرا این فرآیند میتواند زونا پلوسیدا را سخت کند.
آزمایش ژنتیک قبل از لانه گزینی جنین ها اجازه دارند در انکوباتور رشد کنند تا زمانی که به مرحله ای برسند که نمونه کوچکی را می توان برداشت و برای بیماری های ژنتیکی خاص یا تعداد صحیح کروموزوم ها آزمایش کرد، معمولاً پس از پنج تا شش روز رشد. جنین هایی که حاوی ژن یا کروموزوم آسیب دیده نیستند، می توانند به رحم شما منتقل شوند. در حالی که آزمایش ژنتیکی قبل از لانه گزینی می تواند احتمال انتقال یک مشکل ژنتیکی توسط والدین را کاهش دهد، نمی تواند خطر را از بین ببرد. هنوز ممکن است آزمایشات قبل از تولد توصیه شود.
در شرایط خاص، پزشک ممکن است اقدامات دیگری را قبل از انتقال جنین توصیه کند.
مراقبت های بعد از انجام آی وی اف(IVF)
پس از انتقال جنین، می توانید فعالیت های معمول روزانه خود را از سر بگیرید. با این حال، تخمدان های شما هنوز هم ممکن است تورم داشته باشند. اجتناب از فعالیت شدید.
پس از انتقال جنین نیاز به هیچ گونه اقدام خاصی نمی باشد و بیمار می تواند بلافاصله بعد از انتقال جنین به انجام فعالیت های روزانه خود بپردازد، ولی به بیمار توصیه می شود که: هنگام دوش گرفتن از آب گرم استفاده نکند، همینطور بهتر است از استخر، سونا و جکوزی پرهیز کند. فعالیت های سنگین ورزشی را برای مدتی انجام ندهد، همچنین پس از انجام آی وی اف نیازی به استراحت مطلق نیست .
حدود 12 روز تا دو هفته پس از بازیابی تخمک، پزشک نمونه خون شما را آزمایش می کند تا تشخیص دهد که آیا باردار هستید یا خیر.
اگر باردار هستید، پزشک شما را برای مراقبت های دوران بارداری به یک متخصص زنان و زایمان یا سایر متخصصان بارداری ارجاع می دهد.
اگر باردار نیستید، مصرف پروژسترون را قطع میکنید و احتمالاً ظرف یک هفته پریود میشوید. اگر پریود نشدید یا خونریزی غیرعادی دارید، با پزشک خود تماس بگیرید. اگر شما علاقه مند به انجام چرخه دیگری از لقاح آزمایشگاهی (IVF) هستید، پزشک شما ممکن است اقداماتی را برای بهبود شانس باردار شدن از طریق IVF توصیه کند.
شانس تولد نوزاد سالم پس از استفاده از IVF به عوامل مختلفی بستگی دارد، از جمله:
سن مادر. هر چه جوانتر باشید، احتمال بارداری و تولد نوزاد سالم با استفاده از تخمک های خود در طی IVF بیشتر می شود. به زنان 41 ساله و بالاتر اغلب توصیه می شود که از تخمک اهدایی در طول IVF استفاده کنند تا شانس موفقیت را افزایش دهند.
وضعیت جنین انتقال جنین هایی که رشد بیشتری دارند در مقایسه با جنین های کمتر رشد یافته (روز دوم یا سوم) با نرخ حاملگی بالاتر همراه است. با این حال، همه جنین ها در فرآیند رشد زنده نمی مانند. در مورد وضعیت خاص خود با پزشک صحبت کنید.
تاریخچه باروری احتمال بارداری زنانی که قبلا زایمان کردهاند بیشتر از زنانی است که هرگز زایمان نکردهاند. میزان موفقیت برای زنانی که قبلا چندین بار از IVF استفاده کرده اند اما باردار نشده اند کمتر است.
علت ناباروری. داشتن یک منبع طبیعی تخمک شانس شما را برای باردار شدن با استفاده از IVF افزایش می دهد. زنانی که اندومتریوز شدید دارند، نسبت به زنانی که ناباروری غیرقابل توضیح دارند، کمتر احتمال دارد با استفاده از IVF باردار شوند.

قبل از شروع چرخه IVF، سوالات مهمی را در نظر بگیرید، از جمله:
چند جنین منتقل می شود؟
تعداد جنین های منتقل شده معمولاً بر اساس سن و تعداد تخمک های بازیابی شده است. از آنجایی که میزان لانه گزینی برای زنان مسنتر کمتر است، معمولاً جنینهای بیشتری منتقل میشوند – به جز زنانی که از تخمک اهدایی یا جنینهای آزمایششده ژنتیکی استفاده میکنند.
اکثر پزشکان دستورالعمل های خاصی را برای جلوگیری از بارداری چند قلویی مرتبه بالاتر مانند سه قلو یا بیشتر دنبال می کنند. در برخی کشورها، قوانین تعداد جنینهایی را که میتوان انتقال داد، محدود میکند. مطمئن شوید که شما و پزشکتان در مورد تعداد جنین هایی که قبل از انجام عمل انتقال منتقل می شوند، توافق دارید.
با هر جنین اضافی چه خواهید کرد؟
جنین های اضافی را می توان منجمد کرد و برای استفاده در آینده برای چندین سال ذخیره کرد. همه جنینها از فرآیند انجماد و ذوب زنده نمیمانند، اگرچه بیشتر آنها زنده خواهند ماند.
داشتن جنین های منجمد می تواند چرخه های آتی IVF را کم هزینه تر و کمتر تهاجمی کند. یا ممکن است بتوانید جنین های منجمد استفاده نشده را به زوج دیگری یا یک مرکز تحقیقاتی اهدا کنید. همچنین ممکن است انتخاب کنید که جنین های استفاده نشده را دور بریزید.
بارداری چند قلو را چگونه تحمل خواهید کرد؟
اگر بیش از یک جنین به رحم شما منتقل شود، IVF میتواند منجر به بارداری چند قلویی شود که خطراتی برای سلامتی شما و نوزادتان به همراه دارد. در برخی موارد، کاهش جنین میتواند برای کمک به یک زن برای به دنیا آوردن نوزادان کمتر با خطرات سلامتی کمتر مورد استفاده قرار گیرد. با این حال، پیگیری کاهش جنین یک تصمیم مهم با پیامدهای اخلاقی، عاطفی و روانی است.
آیا عوارض بالقوه مرتبط با استفاده از تخمک اهدایی، اسپرم یا جنین یا حامل حاملگی را در نظر گرفتهاید؟
یک مشاور آموزش دیده با تخصص در مسائل اهداکننده میتواند به شما در درک نگرانیها، مانند حقوق قانونی اهداکننده کمک کند. همچنین ممکن است به یک وکیل نیاز داشته باشید تا اسناد دادگاه را تشکیل دهید تا به شما کمک کند والدین قانونی یک جنین کاشته شده شوید.
چقدر طول می کشد تا با IVF باردار شویم؟
یک دوره IVF حدود دو ماه طول می کشد. زنان کمتر از 35 سال با اولین بازیابی تخمک IVF و انتقال جنین بعدی تقریباً نیمی از زمان باردار می شوند و بچه دار می شوند.
آیا نوزادان IVF طبیعی هستند؟
پاسخ ساده این است: بله. میلیون ها نوزاد با استفاده از لقاح آزمایشگاهی (IVF) به دنیا آمده اند و کاملا سالم هستند. این روش هیچ خطر کوتاه مدت یا بلندمدتی برای سلامت کودک ندارد. تفاوت اصلی بین نوزادان IVF و نوزادان عادی در نحوه باردار شدن آنهاست.
آیا IVF نیاز به جراحی دارد؟
کمی بیشتر از یک روز قبل از برنامه ریزی برای بازیابی تخمک ها از بدن، تزریق هورمونی به تخمک های شما کمک می کند تا به سرعت بالغ شوند. سپس، یک عمل جراحی جزئی – به نام آسپیراسیون فولیکولی – برای برداشتن تخمک ها انجام خواهید داد.
امکان تعین جنسیت با آی وی اف وجود دارد؟
در آی وی اف با انجام آزمایش PGT به راحتی میتوان جنسیت جنین های ایجاد شده را مشخص کرده و جنین با جنسیت دلخواه برای ادامه مراحل باردراری و رشد به رحم مادر برگرداند.
هزینه آی وی اف در سال 1401چقدر است؟
برای انجام این عمل باروری بین 15 تا 25 میلیون تومان هزینه باید کرد.
آیا IVF درد دارد؟
اکثر بیماران هیچ عارضه جانبی ندارند، اما برخی دچار نفخ و گرفتگی خفیف می شوند. بازیابی تخمک به بیهوشی نیاز دارد تا این روش بدون درد باشد و بیشتر زنان برای یک یا دو روز ناراحتی مشابه دردهای قاعدگی دارند. برای اکثر زنان، IVF به خوبی تحمل می شود.
چگونه برای IVF اسپرم جمع آوری می کنند؟
اسپرم برای فرآیند IVF معمولاً قبل از بازیابی تخمک جمع آوری می شود. از مرد خواسته می شود تا دو تا پنج روز قبل از جمع آوری از رابطه جنسی خودداری کند که معمولاً از طریق خودارضایی حاصل می شود. استرس گاهی اوقات می تواند توانایی مرد را برای تولید نمونه در صورت نیاز مهار کند.
آیا می توان برای IVF در خانه اسپرم جمع آوری کرد؟
زوجهایی که تحت IVF/ICSI قرار میگیرند، میتوانند نمونههای مایع منی را در خانه جمعآوری کنند، البته در صورتی که تا محل تجویل اسپرم کمتر از 2 ساعت فاصله داشته باشند.
عوارض طولانی مدت IVF چیست؟
در این میان، سندرم تحریک بیش از حد تخمدان و حاملگی های چند قلو جدی ترین هستند. سایر خطرات بالقوه عبارتند از افزایش سطح اضطراب و افسردگی، پیچ خوردگی تخمدان، حاملگی خارج از رحم، پره اکلامپسی، جفت پریویا، جدا شدن جفت و افزایش خطر سزارین.
آیا بارداری IVF پرخطر است؟
بارداری پس از لقاح آزمایشگاهی (IVF) نوع خاصی از شادی را به همراه دارد – اما IVF ممکن است خطر برخی از عوارض را نیز افزایش دهد. IVF احتمال دوقلو، سه قلو یا چند قلوهای مرتبه بالا را افزایش می دهد و خطر زایمان زودرس، فشار خون بالا، ناهنجاری های جفت و سایر چالش ها را به همراه دارد.
آیا می توان با IVF نوزادی با سندرم داون داشت؟
افزایش سن مادر و کمک باروری هر دو با ناهنجاریهای مادرزادی از جمله سندرم داون، نقایص قلبی و شکاف کام مرتبط هستند، به این معنی که تصور میشود نوزادان IVF که توسط مادران مسنتر باردار شدهاند، بهویژه در معرض خطر هستند.
برای IVF به چند تزریق نیاز دارید؟
دو داروی مختلف تزریقی با هم در چرخه های IVF استفاده می شود. یکی از اینها جلوگیری از تخمک گذاری زودرس تخمک و داروی دیگر تحریک رشد چند تخمک است. پروتکل تحریک IVF “لوتئال لوپرون” نام دارد.
شانس بارداری با IVF چقدر است؟
اکثر زنان معمولاً نرخ موفقیت 20-35٪ در هر سیکل را مشاهده می کنند، اما احتمال باردار شدن با هر دور متوالی کاهش می یابد، در حالی که هزینه آن افزایش می یابد. اثر تجمعی سه دوره کامل IVF شانس بارداری موفق را به 45 تا 53 درصد افزایش می دهد.