توضیحات کلی :
روش نیل گذاری اصلاح شده
به طور کلی ، نیل گذاری اصلاح شده امکان استفاده از ایمپلنت های با قطر بزرگتر را فراهم می کند و بنابراین ممکن است ثبات اولیه بیشتری ایجاد کند. برخی از مطالعات تمایل به سوء استفاده و عدم پیوند در هنگام انجام ریم کردن را نشان می دهد. از طرف دیگر ، آمبولیزاسیون چربی نگران کننده است و با داشتن نیل های جامد و جوش نخورده ، نیروهای مورد نیاز برای دستیابی به پیچ خوردگی نیل بیشتر است. بیشتر مراکز نیل گذاری را به عنوان روش استاندارد ترجیح می دهند.
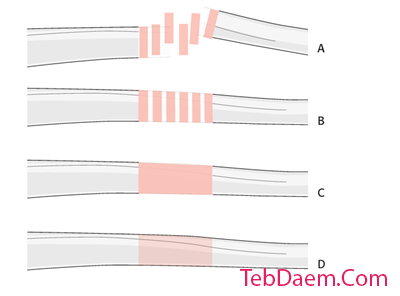
در کل این گزینه درمانی ، الگوهای شکستگی عمومی 4 روش زیر را شامل میشود:
الف) شکستگی کاهش نیافته
ب) شکستگی کاهش یافته
ج) شکستگی به طور موقت کاهش یافته که ثابت است
د) شکستگی به طور کامل ثابت
آماده سازی بیمار
بیمار ممکن است در یکی از موقعیت های زیر قرار گیرد:
موقعیت خوابیده
زانوی فوقانی 30 درجه خم شد
موقعیت Lateral decubitus
دسترسی نیل رو به عقب
برای این روش از روش نیلینگ وارونه استفاده می شود.
کاهش و قرار دادن گایدوایر
ریداکشن دستی
ریداکشن شکستگی ممکن است با کشیده شدن به استخوان درشت نی برگردد.
اگر قطعه اصلی دیستال از نظر آناتومی به خط نرسد ، باید یکی از موارد زیر را در نظر گرفت
استفاده از پیچ و Schanz
استفاده از bone hook
قرار دادن پیچ پولر (blocking screw)
قلاب استخوان
ریداکشن مستقیم با bone hook ممکن است در ایمن سازی تراز آناتومیک مفید باشد. برای به حداقل رساندن ضربه به بافت نرم و جلوگیری از آسیب به شریان استخوان ران ، ورود دقیق و دستکاری آن انجام شود.
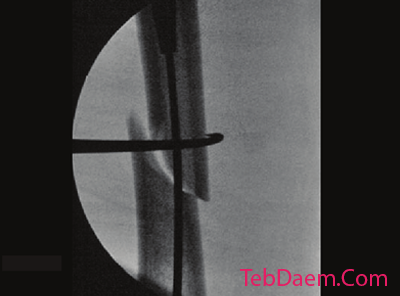
ریداکشن با bone hook با حداقل برش توصیه می شود.
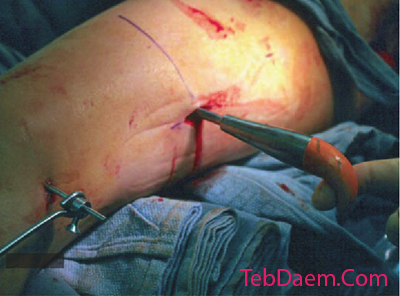
راهنمای قرار دادن سیم
گاید وایر به آرامی از طریق بافت نرم به داخل درگاه ورودی از قبل خارج می شود. پیشرفت در قطعه اصلی پروگزیمال معمولاً آسانتر از نیل گذاری قبل از رشد است و تحت هدایت تشدید کننده تصویر انجام می شود.
گاید وایر تا ناحیه تروکانتر بزرگ وارد می شود ، جایی که باید دقت خوبی داشته باشد تا از لغزش آن در هنگام تعویض ریمر جلوگیری کند.
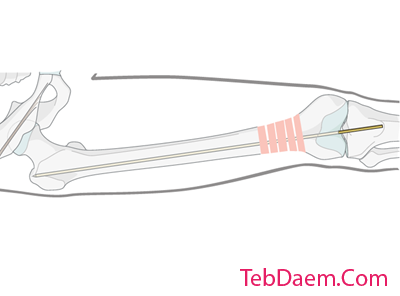
طول و قطر نیل را تعیین کنید
طول نیل را از طریق گایدوایر تعیین کنید
حداکثر طول نیل با مقایسه یک گایدوایر طول یکسان دوم با سیم وارد شده تعیین می شود. قرارگیری صحیح گایدوایر در کانال پروگزیمال باید از طریق تقویت کننده تصویر ارزیابی شود. علاوه بر این ، گایدوایر دوم باید در تماس با سطح مفصلی استخوان ران دور باشد. این مورد را باید توسط تقویت کننده تصویر نیز تأیید کرد.
این طول نیل را که می تواند به نوک تروکانتر بزرگتر برسد ایجاد می کند – بسته به سطح شکستگی و مورفولوژی ، طول نیل از نظر بالینی ممکن است کمتر باشد.
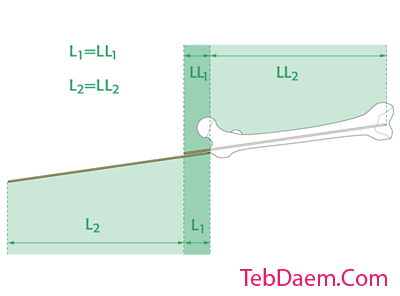
جایگزین: خط کش رادیوگرافی
همچنین می توان از خط کش رادیوگرافی استفاده کرد.
نوک خط کش باید در قسمت piriformis fossa قرار گیرد. اندازه گیری طول نیل باید در مرکز انتهای دیستال استخوان ران در سقف شکاف بین کوندیلار باشد.
تجسم ناحیه شکستگی توسط عکسبرداری مهم است تا اطمینان حاصل شود که از طول استخوان ران به اندازه کافی محافظت می شود.
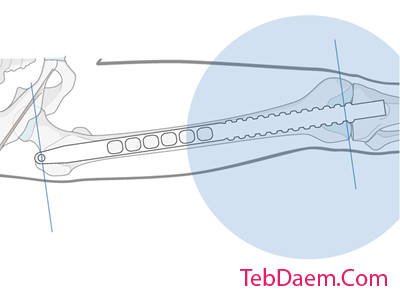
قطر نیل
اندازه گیری قطر مدولار در قسمت میانی استخوان ران که نمایانگر باریکترین قسمت کانال مدولار است مهم است.
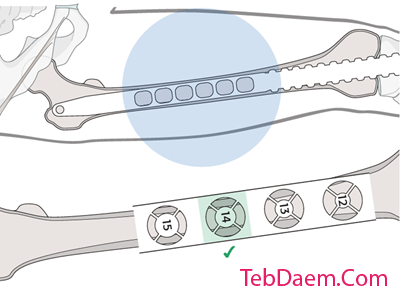
لبه قشر داخلی باید با دیسک شماره داخلی دیافراگم خط کش تماس داشته باشد. در تصویر قطر داخلی قشر 14 میلی متر نشان داده شده است.
در نظر گرفتن شرایط خاص
در شکستگی های چند قطعه ای ، یا در شکستگی های باز با از دست دادن استخوان ، انجام برنامه ریزی قبل از عمل روی پای آسیب دیده ایمن تر است. در شکستگی های دو طرفه استخوان ران ، برای تعیین طول و قطر نیل باید از ضلع کمتر شکستگی استفاده شود.
پیچ پولر ( blocking screw)
ملاحظات کلی
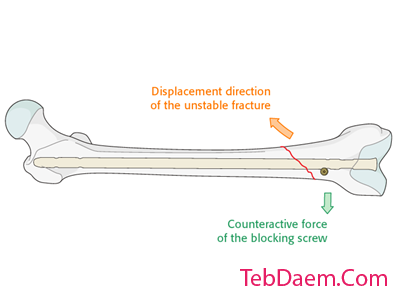
مفهوم پیچ صاف کننده بر این اصل استوار است که بدرفتاری ناشی از شکستگی های مورب ، پروگزیمال و دیستال می تواند با اثر هدایت نیل و پیچ خنثی شود. بنابراین ، موقعیت آن باید برای مقابله با جابجایی شکستگی باشد. اغلب اوقات در قسمت کوتاه در قطعه دیستال قرار می گیرد. در صورت وجود کانال پهن ، می توان دو پیچ را در دو طرف مسیر نیل قرار داد.
برای ایجاد تماس کافی بین نیل و پیچ ، توصیه می شود قبل از استفاده مجدد از پیچ ، و در صورت نیل زدن بدون جریان ، قبل از قرار دادن نیل، پیچ را وارد کنید. اگر پس از استفاده مجدد از پیچ ، پیچ پولر وارد شود ، مسیر نیل از قبل تنظیم شده است و ممکن است پیچ پولر کار نکند. بسته به آناتومی موضعی ، می توان از یک پیچ شکستگی کوچک یا پیچ لاک استفاده کرد.
فرایند تغییر شکل در حضور پیچ پولر باید بسیار دقیق انجام شود تا به نوک ریمر آسیب نرساند.
متداول ترین نشانه برای پیچ های پولر ، شکستگی مورب پروگزیمال یا دیستال است که هنگامی که از روش ضربه محوری زانو برای بسته شدن شکاف شکستگی ، یا هنگام آماده سازی بیمار استفاده می شود ، تغییر می کند.
در این موارد پیچ های مخصوص پیشگیری کننده پرولاکتیک بسیار مفید هستند.
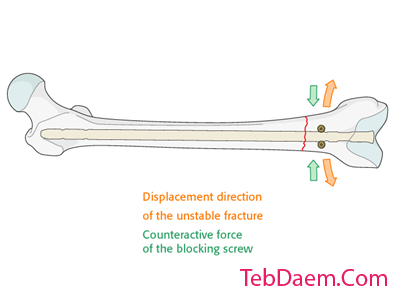
شکستگی های مورب دیستال
نیروهای عضلانی در شکستگی های مورب سعی در شکستگی دارند. پیچ مسدود کننده در صورت قرارگیری صحیح در سمت کوتاه قطعه دیستال ، با این نیروها مقابله می کند.
ریم کردن
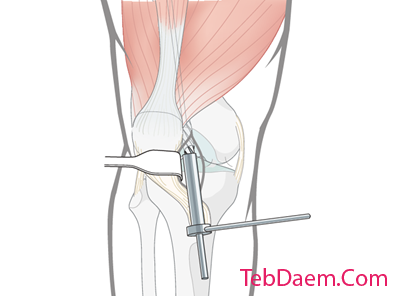
افزایش پی در پی اندازه سایز
پس از معرفی محافظ بافت ، نوک ریمر مجهز به سر ریمر اولیه بر روی گاید وایر قرار می گیرد. معمولاً ریم کردن با یک reamer مدولاری 9 میلی متری شروع می شود.
تغییر مکان در مراحل متوالی و با افزایش 0.5 میلی متر انجام می شود.
به محض اینکه صدای پچ پچ استخوان اسفنجی شنیده شود و شنیده شود ، به قشر داخلی رسیده است. این ممکن است در شکستگی های سگمنتال یا در صورت وجود پیچیدگی شدید وجود نداشته باشد.
برای امکان درج نیل صاف باید یک یا دو مرحله بیشتر از قطر نیل برنامه ریزی شده انجام شود. به عنوان مثال ، برای قطر نیل 10 میلی متر ، بیت های مته تا قطر 10.5 یا 11 میلی متر استفاده می شود. اگر قبل از رسیدن به اندازه ریمینگ مورد نظر ، تنش بسیار محکم ریمر احساس شود ، باید یک نیل با قطر کمتر از آنچه قبلاً برنامه ریزی شده بود ، در نظر گرفت.
تغییر شکل غیر عادی
تغییرمکان خارج از مرکز می تواند باعث ضعیف شدن قشر مجاور شود که ممکن است در بهبودی تداخل ایجاد کند یا حتی باعث شکستگی خستگی شود.
به دام انداختن ریمر با چرخش آهسته
اگر ریمر هنگام ریمینگ به دام افتاد ، باید توسط ارشدترین جراح به آرامی برداشته شود ، زیرا شکستن نوک ریمر در این شرایط می تواند عارضه ای ویرانگر باشد.
نکروز گرما با reaming بیش از حد تهاجمی
باید از پر کردن مجدد تهاجمی خودداری کرد زیرا ممکن است باعث نکروز حرارتی کانال استخوان ران شود. این امر مخصوصاً برای کانالهای باریک میانه میل (قطر 9 میلی متر یا کمتر) اعمال می شود.
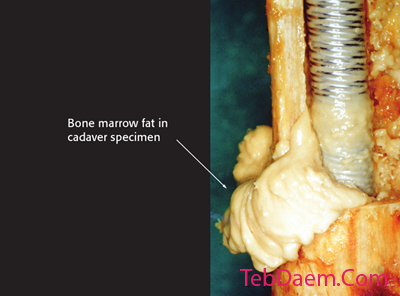
آمبولیزاسیون سریع چربی / سیستمیک
باید دقت شود که از ریمرهای تیز استفاده شود ، ریمرها به آرامی پیش بروند و برای عادی شدن فشار داخل حفره ای زمان کافی بین مراحل ریمینگ وجود داشته باشد. رانش سریع ریمر ممکن است باعث افزایش فشار داخل عضلانی شود که در طول نیلینگ مشاهده می شود. این تصویر اکستروژن چربی را در یک نمونه جسد انسانی با یک پنجره در قسمت پروگزیمال نشان می دهد.
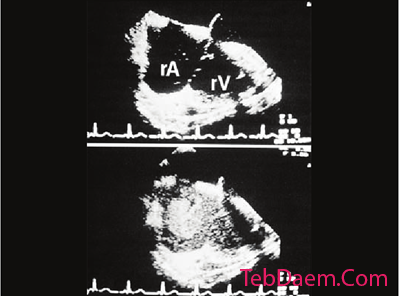
این ممکن است باعث آمبولیزاسیون ریوی چربی مدولار شود ، که به نوبه خود ممکن است منجر به اختلال عملکرد ریوی شود (تصویر پایین در نمای بزرگ نمونه ای از آمبولیزاسیون چربی از طریق دهلیز راست را نشان می دهد).
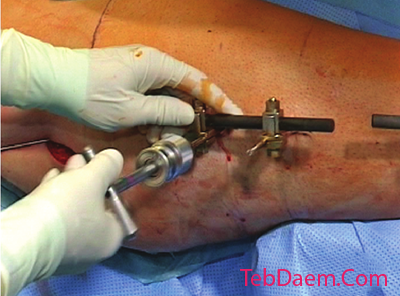
وضعیت خاص: تبدیل از یک فیکساتور خارجی به یک نیل داخل حفره ای
از آنجا که فیکساتور خارجی هنوز در جای خود قرار دارد ، پیچهای Schanz باید تا حدی خارج شوند تا گایدوایر ، سیم پیچ ها و بعداً نیل از آن عبور کند. ثابت کننده خارجی با استفاده تک قشر در جای خود نگه داشته می شود تا اطمینان حاصل شود که شکستگی پایدار خواهد ماند. فیکساتور خارجی همچنین به عنوان یک جوی استیک برای کاهش عمل می کند.
قرار دادن نیل
ملاحظات کلی
در هنگام قرار دادن نیل، مهم است که دستیار برای جلوگیری از کوتاه شدن و یا زاویه قرار گرفتن قطعه اصلی دیستال ، کششی به اندام تحتانی وارد کند. برای جلوگیری از این عارضه که اصلاح آن بسیار دشوار است ، ارزیابی های مکرر تشدید کننده تصویر لازم است.
قرارگیری صحیح نیل از نظر نشستن کافی در قطعه اصلی دیستال مهم است. نیل به دلیل خطر آسیب به غضروف مفصل کشکک ، هرگز نباید بیش از حد طولانی و در مفصل زانو بیرون زده باشد. اگر نیل بیش از 2 سانتی متر در قسمت ورودی به قشر فرو رفته باشد ، قرارگیری پیچ های لاک بیش از حد تقریبی خواهد بود. همچنین ، در صورت نیاز به مرحله بعد ، سخت افزار حذف خواهد شد.
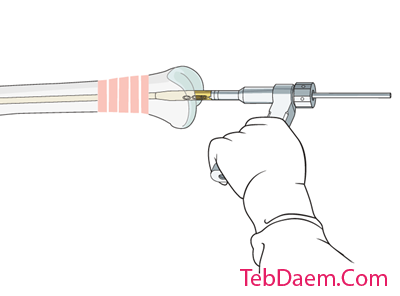
توالی قفل و نوع قفل
ابتدا قفل دیستال را بزنید
ابتدا انجام قفل دیستال مهم است. اگر قفل پروگزیمال ابتدا انجام شود ، جراح دیگر قادر به انجام اصلاحات نهایی در طول و چرخش نخواهد بود.
قفل کردن دیستال با استفاده از دستگاه هدف گیری متصل به دسته درج انجام می شود.
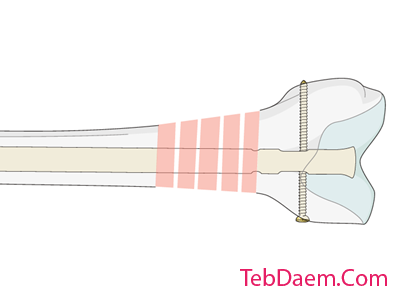
قفل پویا یا استاتیک
شکستگی های عرضی ساده غیر عرضی پایدار هستند و ممکن است با قفل پویا بهبودی در شکستگی ایجاد شود. شکستگی های خرد شده نیاز به سازه ای با طول پایدار دارد بنابراین قفل پایدار اجباری است. از سوراخ های لاک شکاف دار می توان برای قفل پویا استفاده کرد در حالی که از سوراخ های دایره ای کوچک برای لاک استاتیک استفاده می شود.
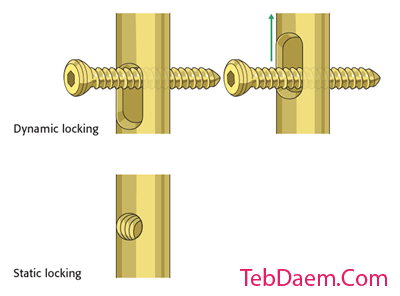
قفل دیستال
دستگاه هدف گیری دور
پس از بررسی وضعیت صحیح انتهای دیستال نیل در زیر عکسبرداری ، ممکن است دستگاه هدف گیری دیستال به دسته قرارگیری متصل شود.
برای اندازه گیری صحیح از طریق آستین مته باید همیشه در استخوان نگه داشته شود.
برای حفظ تماس می توان از انگشت شست مقابل استفاده کرد.
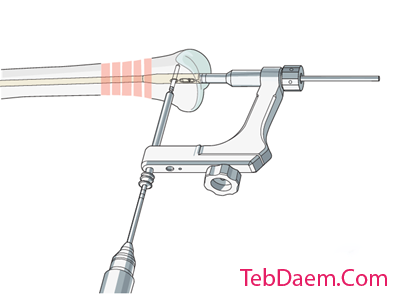
پیچ گذاری
ممکن است پس از قرار دادن مجموعه آستین دریل در سوراخ های دستگاه هدف ، محل های پوست و برش های فاشیایی سوراخ سوراخ و پیچ های لاک دیستال مشخص شود. طول پیچ های لاک از سوراخ مته کالیبره شده خوانده می شود. طول صحیح به صورت خلفی در زیر تقویت کننده تصویر تأیید می شود. دستگیره درج اکنون برداشته شده است.
تماس با استخوان
آستین مته باید همیشه در تماس نزدیک با استخوان باشد زیرا این امر برای اندازه گیری پیچ های لاک مهم است. تماس نزدیک با فشار دادن آستین با انگشت شست مقابل حفظ می شود.
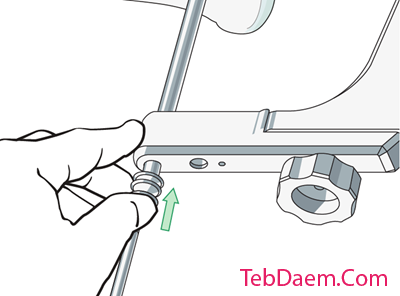
تأیید قرار دادن پیچ لاک
برای بررسی دقیق قرارگیری پیچ لاک، باید در همه موارد اشعه ایکس نهایی در دو صفحه گرفته شود.
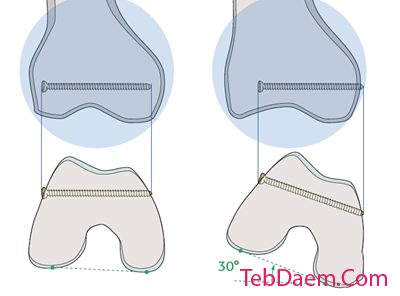
پیچ لاک بسیار طولانی است
لازم به یادآوری است که استخوان ران دیستال از عقب به قدام مخروطی می شود. بنابراین ، اگر یک نمای مستقیم AP بدست آید ، به نظر می رسد پیچ های قفل کننده در داخل استخوان قرار دارند. اگر به نظر می رسد خارج از استخوان هستند ، به احتمال زیاد بیش از حد طولانی هستند و باعث درد و احتمالاً استخوان سازی هتروتوپیک می شوند. به منظور ارزیابی طول دقیق پیچ های قفل کننده ، می توان با چرخش داخلی 30 درجه اندام تحتانی و 20 درجه چرخش خارجی اندام تحتانی ، یک نمای AP بدست آورد.
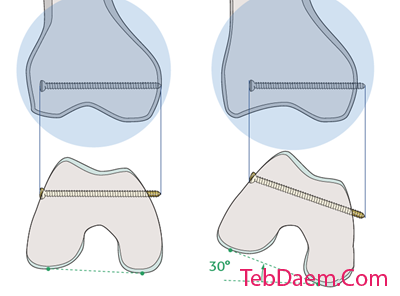
ارزیابی رادیولوژیک حین عمل
ارزیابی چرخش
مشخصات تروکانتر کمتر با پای مخالف (علامت شکل تروکانتر کمتر) مقایسه می شود.
قبل از موقعیت یابی بیمار ، پروفایل تروکانتر کوچکتر از طرف مخالف سالم (کشکک رو به جلو) در تقویت کننده تصویر ذخیره می شود.
تصویر نشان دهنده تروجان کمتر طرف مقابل سالم است.
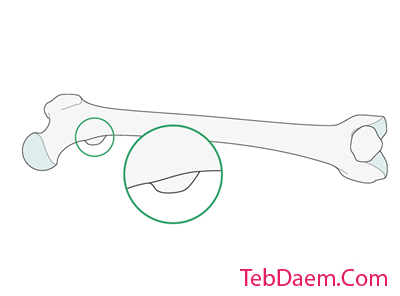
در موارد سوتحرک ، تروچانتر کوچکتر از مقایسه با پای مخالف دارای مشخصات متفاوتی است.
باید دقت شود تا چرخش با کشکک کشویی که مستقیماً رو به جلو است ارزیابی شود.
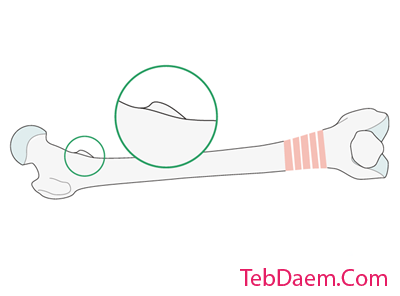
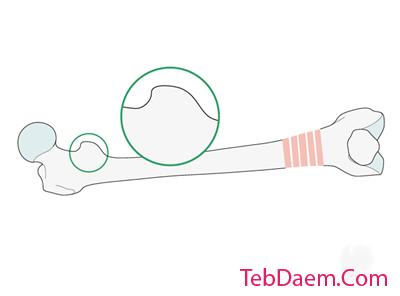
تطبیق شکل تروکانتر کمتر
پس از قفل شدن دیستال ، اصلاح با استفاده از دسته دستگاه قرار دادن نیل انجام می شود. بدین ترتیب قطعه اصلی دیستال می تواند در رابطه با قطعه اصلی پروگزیمال چرخانده شود.
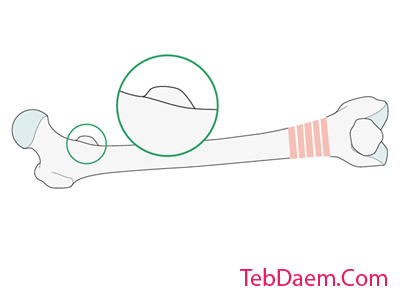
علامت مرحله قشر و علامت اختلاف قطر
وجود تغییر شکل قابل توجه چرخشی ممکن است با اختلاف ضخامت قشرهای بالای و زیر ناحیه شکستگی تشخیص داده شود.
علامت اختلاف قطر در سطوحی استفاده می شود که مقطع استخوان به جای گرد بودن بیضی شکل باشد. در موارد سوتحرک ، قطعات اصلی پروگزیمال و دیستال به نظر می رسد که از قطرهای مختلف برخوردار باشند.
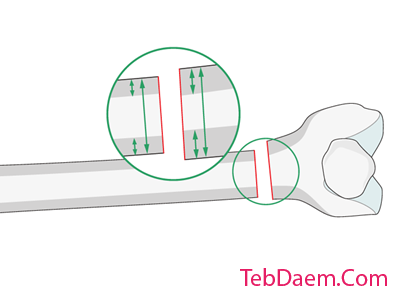
قفل شدن نزدیک
سوراخ پیچ
قفل شدن Proximal AP باید به روش آزاد انجام شود. پس از بررسی موقعیت صحیح انتهای دیستال نیل در زیر تقویت کننده تصویر ، باید سوراخ لاک پروگزیمال را با تشدید تصویر مشاهده کنید.
تقویت کننده تصویر در موقعیت دقیق AP 90 درجه قرار می گیرد. سوراخ دیستال باید یک دایره کامل ایجاد کند و نوک چاقوی جراحی در مرکز سوراخ قرار گیرد.
این برش چاقو پوست را هدایت می کند. این سوراخ از طریق عضله با تشریح بلانت تعمیق می شود و سوراخ عمود بر نیل با استفاده از مته radiolucent سوراخ می شود. سپس با اندازه گیری با اندازه گیری عمق و قرار دادن پیچ قفل دنبال می شود. باید دقت شود که از وارد شدن مورب پیچ قفل جلوگیری شود زیرا می تواند بین استخوان ران پروگزیمال قشر محکم و ناخن گیر بیفتد. بسته به الگوی شکستگی ، از یک یا دو پیچ قفل کننده نزدیک استفاده می شود.
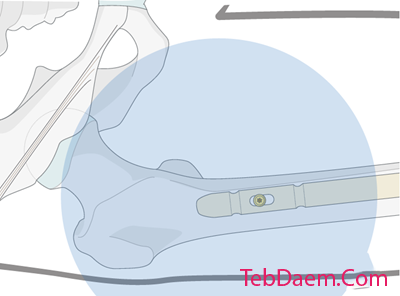
حفظ وضعیت اندام تحتانی
در حالی که سوراخ قفل سوراخ شده است ، جراح کمک باید از حرکت پا جلوگیری کند تا سوراخ هدف را از دست ندهد.
روش درج پیچ لاک
طول پیچ لاک با استفاده از اندازه گیری عمق مناسب تعیین می شود. سپس پیچ لاک قرار داده می شود.
اگر درایو radiolucent در دسترس نباشد ، باید نوک سوراخ را تا حد ممکن در مرکز قرار دهید (نگاه کنید به تصویر). شروع به حفاری کنید اما موقعیت نوک مته را به طور مکرر ارزیابی کنید ، در حالی که مته به طور موقت جدا نشده است.
مروارید: اگر تماس بین پیچ گوشتی و پیچ قفل از بین برود ، ممکن است پیچ در داخل بافت نرم حرکت کند و گرفتن آن بسیار سخت شود. برای جلوگیری از این عارضه زمان بر ، پیچ قفل کننده باید با بخیه قابل جذب قابل جذب باشد.
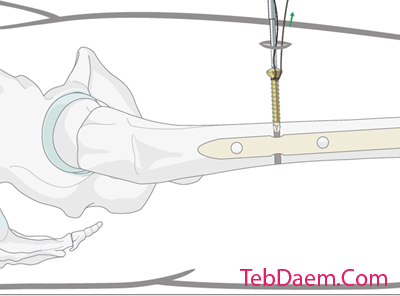
پیچ لاک دوم
این سوال که آیا باید از پیچ قفل لاک دوم استفاده شود ، باید توسط جراح به صورت موردی تصمیم گیری شود.
قرار دادن درپوش انتهایی
قرار دادن درپوش انتهایی: روش مرسوم
بسته به رابطه نهایی انتهای نیل با برش اینترکوندیلار ران استخوان ران ممکن است از کلاهک انتهایی استفاده شود.
فاصله بین انتهای دیستال نیل و سطح مفصلی ، طول مناسب درپوش انتهایی را تعیین می کند که بین 5 تا 20 میلی متر بین صفر تا 20 میلی متر است. به هیچ وجه نباید کلاهک انتهایی دورتر از ناحیه subchondral باشد.
درپوش انتهایی با استفاده از پیچ گوشتی شش ضلعی به روش مرسوم معرفی می شود.
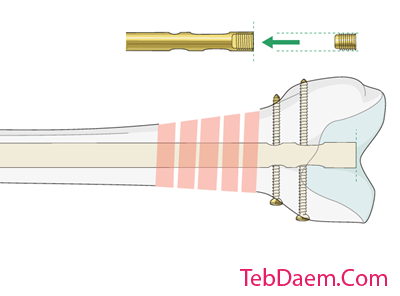
قرار دادن درپوش انتهایی: توسط گایدوایر با قلاب
برای اینکه کلاهک انتهایی آن از بین نرود ، از سیم راهنمای مخصوص اصلاح شده با قلاب استفاده می شود. درپوش انتهایی را به پیچ گوشتی تعمیر می کند و اطمینان می دهد که آنها همچنان متصل هستند.
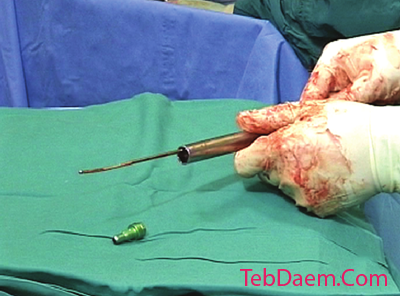
تأیید قرار دادن درپوش انتهایی
درپوش انتهایی کانول شده با آچار ضامن دار 11 میلی متر محکم می شود. تأیید توسط تقویت کننده تصویر نشان می دهد که درپوش انتهایی به درستی درون نیل قرار گرفته است.
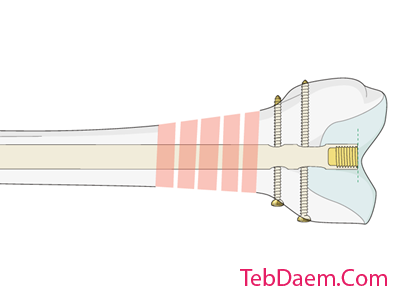
بسته شدن زخم و ارزیابی ترازبندی
بسته شدن زخم
این روش با بسته شدن فاشیا و پوست به عنوان لایه های جداگانه به پایان می رسد.
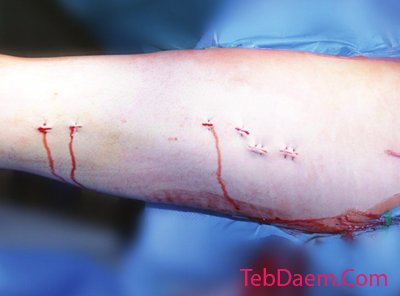
ارزیابی هم ترازی
قبل از انتقال بیمار از جدول شکستگی ، چرخش پا از نظر بالینی مشاهده می شود و با پای مقابل مقایسه می شود.
با ثابت بودن استخوان ران ، می توان معاینه مفصلی زانو را به طور کامل انجام داد تا آسیب های اضافی رباط رد شود.
مراقبت های بعدی
سندرم محفظه و آسیب عصبی
برای رد کردن سندرم محفظه ، باید نظارت دقیق بر قسمتهای عضلانی استخوان ران به خصوص در 48 ساعت اول انجام شود.
ارزیابی بعد از عمل
در تمام مواردی که در طی روش کنترل رادیولوژیک استفاده نشده است ، باید طی 24 ساعت عکسبرداری با اشعه ایکس برای تعیین محل صحیح جایگذاری و کاهش شکستگی انجام شود.
درمان عملکردی
در صورتي كه آسيب و عارضه ديگري وجود نداشته باشد ، ممكن است از روز 1 بعد از عمل جراحي را شروع كنيد. اگر از دستگاه حرکت غیرفعال مداوم استفاده می شود ، این تمرینات باید در فواصل منظم برای تمرینات اساسی عضلات استاتیک قطع شود. پس از آن باید بر حرکت زانو و مفصل ران تأکید ویژه شود.
تحمل وزن
تحمل وزن کامل ممکن است با عصا یا واکر انجام شود.
پیگیری
بهبود زخم باید طی دو هفته اول به طور منظم ارزیابی شود. متعاقباً یک پیگیری بالینی و رادیولوژیک 6 و 12 هفته ای معمولاً انجام می شود. در صورت تأخیر در بهبود شکستگی ، ممکن است دوره طولانی تری لازم باشد.
برداشتن ایمپلنت
برداشتن ایمپلنت اجباری نیست و در صورت وجود علائم مربوط به ایمپلنت پس از ترمیم شکستگی تلفیقی ، باید با وی در میان گذاشت.
ویرایش و تایید توسط
دکتر امین احمدی
جراح و متخصص استخوان و مفاصل
آدرس اینستاگرام : https://www.instagram.com/dr.aminahmadi.ortho/
